(本文主要翻译了参考文献1的内容,同时加入了部分HHT诊断、治疗及影像分型)
学习目标:
完成此文阅读后,参与者将能够:
■ 了解HHT诊断标准
■ 描述 PAVMs 的 CT 表现。
■ 识别类似于 PAVMs 的血管性和非血管性肺部病变。
■ 讨论对疑似 PAVMs 的适当评估。
介绍
肺动静脉畸形(PAVMs)是肺动脉和肺静脉之间的瘘性连接,绕过正常的肺毛细血管床导致右向左分流。PAVM主要是先天性的,是由来自同一神经丛起源的肺动脉和静脉的异常发育引起的。遗传性出血性毛细血管扩张症(HHT)是最常见的形式,约占所有PAVMs病例的80%–90%。此外,20%–50% 的 HHT 患者会出现 PAVM。HHT患者通常有多发PAVMs。获得性PAVMs罕见,病因包括既往手术、创伤、感染、肝肺综合征、先天性心脏病(单心室术后)和转移性疾病。
随着时间的推移,由于动脉血流的管腔内压力增加,PAVMs逐渐增大。PAVM的临床表现取决于其大小。患者可能出现由右向左分流引起的呼吸困难,合并反常栓塞、脑脓肿、咯血和血胸。
通常,在疑似HHT患者中筛查PAVMs的初始影像学检查是使用生理盐水-气体混合液的经胸超声造影(TTCE)。TTCE也称为气泡超声心动图,对检测右向左分流非常敏感。左心室造影剂出现的时间可以区分肺内或心外分流和心内分流。心外或肺内分流通常在三到八个心动周期后呈阳性,而心内分流在一到两个心动周期之间呈阳性。气泡超声心动图阳性对PAVMs不具有特异性,因为心外分流病变(如隔离和无顶冠状静脉窦)也会导致右向左分流。对于TTCE疑似右向左分流的患者,下一步需要进行CT检查。薄层多排螺旋CT(MDCT)是PAVMs检测、确诊和治疗计划的标准。在TTCE阳性的情况下,无PAVM或其他右向左分流证据的CT检查高度提示存在微小的PAVM[1]。
鉴于HHT占PAVMs的80%-90%,因此这里简单介绍一下HHT
发病机制
HHT 的发病机制主要是由于基因突变(ENDOGLIN、ACVRL1 和 SMAD4)影响 TGF-β 超家族的内皮细胞受体。这些受体的突变阻止下游信号传导并破坏血管生成,促进细胞骨架紊乱和血管内皮功能失调。最终这些血管表现出失去弹性并保持长期扩张。
临床表现
最常见的临床表现是自发性和复发性鼻出血,平均从 12 岁开始。毛细血管扩张症(小 AVM)的特征可在嘴唇、舌头、口腔和胃肠道 (GI) 黏膜、面部和手指观察到(图1)。大型 AVM 最常发生在肺、肝或脑;出血或分流引起的并发症可能是突然的和严重的包括脑脓肿、中风、大出血,甚至死亡。少数 HHT 患者有胃肠道出血。
![图片[1]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图1-3.jpg)
诊断标准
目前国内外对HHT的诊断主要依据Curacao临床诊断标准:①反复发作的自发性鼻出血;②特征性部位出现毛细血管扩张表现,如唇、鼻、手指、口腔黏膜等;③内脏受累,如消化道的毛细血管扩张,肺、肝、脑的动脉畸形;④阳性家族史。符合≥3条者可临床确诊为HHT,2条为疑似,0~1条基本可排除HHT诊断[2]。
有文献指出上述标准不足以在儿童中排除该疾病。认为如果基因检测呈阳性,则可以在所有年龄组中提供 HHT 的明确诊断[3]。
基因检测
HHT 以常染色体显性遗传方式遗传,有 50% 的机会遗传。基因检测至少包括ACVRL1、ENG、SMAD4和GDF2,另外EPHB4和RASA1常用来检测。ALK1(HHT 1 型)或ENG (HHT 2 型)中的功能丧失突变是最常见的,发生在 85% 以上的 HHT 病例中,而其他两种基因突变相对罕见。基因型影响 PAVM 表型。ENG基因突变的患者更可能患有 PAVM,并且 PAVM 比ACVRL1基因突变的患者更可能是多发性的。
![图片[2]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/zdlc.png)
影像特点
PAVM 分为简单型、复杂型、弥漫型和毛细血管扩张型,后两者也可归为罕见类型的复杂型PAVM。
简单型 PAVM 的特点是具有一根供血动脉连接1根引流静脉(有的文献一根或多根)(图 2)。复杂的 PAVM 有不止一个供血动脉。弥漫性 PAVM 是一种罕见的严重类型的 PAVM ,其中 PAVM 累及至少一个肺叶的每个亚段动脉。弥漫性 PAVM 在胸部 CT 上通常很细微,在肺血管造影中更明显。毛细血管扩张性 PAVM 很少见,最常见于 HHT 患儿。这些通常表现为胸部 CT 上 PAVM 周围的磨玻璃改变(图 9)
简单型
![图片[3]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图2-4.png)
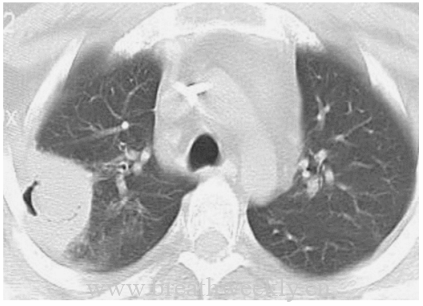
图2 HHT患者肺成像:孤立性肺动静脉畸形 (PAVM)。32 岁ENG基因突变男性轴位增强 CT 肺动脉造影显示简单型 PAVM,具有单条 5 mm 供血动脉(长箭头)和动脉瘤血管(短箭头)。该轴向剖面上未显示引流静脉[1]。
![图片[4]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图3-6.png)
复杂型
![图片[5]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图4-4.png)
图4 图像显示一个大型复杂的右中叶 PAVM(箭头),通过异常的动脉瘤血管连接将多个节段性右中叶肺动脉连接到静脉[4]。
![图片[6]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图5-4.png)
图5 图像显示大型复杂的舌叶 PAVM(箭头)通过异常的动脉瘤血管连接将多个节段性舌叶肺动脉与静脉连接起来[4]。
![图片[7]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图6-3.png)
弥漫型
![图片[8]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图7-3.png)
![图片[9]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图8-3.png)
图8 HHT肺成像:肺动静脉畸形 (PAVM) 的弥漫型。ENG基因突变的 49 岁女性图像。该妇女患有慢性缺氧,基线氧饱和度为 88%。增强CT 显示肺部小的 PAVM。先前的栓塞治疗后线圈(白色箭头)。多个未经处理的小PAVM(黑色箭头)。毛细血管扩张型 PAVM (灰色箭头)[5]。
毛细血管扩张型
![图片[10]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图9-2.png)
图9 40 岁女性CT图像显示左上叶肺毛细血管扩张型 PAVM(箭头),表现为支气管血管周围磨玻璃影。[4]。
![图片[11]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图10-2.png)
图 10:胸部 CT 平扫图像显示 16 岁男孩双肺毛细血管扩张型 PAVMs(白色和黑色箭头),SMAD4基因的变异意义不明。毛细血管扩张型 PAVM 在 CT 上具有毛玻璃样外观[5]。
![图片[12]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图11-3.png)
图11 与病例10同一个患者的近肺尖部CT平扫显示双侧毛细血管扩张的PAVMs,呈毛玻璃样[5]。
对PAVM的CT诊断需要同时显示供血动脉和引流静脉(图6A–1D)。供血动脉和引流静脉的存在可以将PAVMs与其他血管异常(如部分性肺静脉畸形引流和弯刀综合征)区分开来。毛玻璃影可能位于供血动脉和静脉之间,代表显微镜下毛细血管扩张(图6E)。通常,供血动脉是两条血管中较小的一条,可以从中央肺动脉发出。引流静脉通常是两条血管中较大的一条,引流至中央肺静脉。在极少数情况下,肺动静脉畸形的供血动脉或引流静脉可能来自体循环血管。PAVM好发于下叶、中叶和舌叶。简单PAVM只有一条供血动脉,而复杂PAVM有不止一条节段供血动脉(图6F、1G)。多个PAVM通常在单个患者中出现强烈提示HHT相关PAVM。很少情况下,PAVMs可呈弥漫性,并累及至少一个叶的每节段或亚段动脉,或毛细血管扩张,主要表现为毛玻璃样混浊。
PAVM供血动脉的直径对于治疗非常重要。对于供血动脉直径大于3 mm的PAVM,可采用经导管弹簧圈或栓子栓塞。对于有PAVMs相关临床症状的患者,治疗的目标可能是小至2毫米的供血动脉。理想情况下,供血动脉应在病灶附近2–3 mm处测量。
了解PAVMs的影像表现是至关重要的,因为有治疗提示意义和随后HHT家族筛查的需要。其他疾病常常会与PAVM混淆。PAVMs的鉴别诊断可以减少PAVMs的误诊,并防止不必要的常规血管造影。剩下的内容回顾了容易与PAVMs混淆的胸部CT表现
可疑PAVMs的评估
PAVMs的诊断对HHT患者和既往无诊断的患者具有重要意义。疑似HHT的患者在TTCE检查表现为右向左分流可能提示阳性结果。由于TTCE的高灵敏度,可能会出现假阳性。诸如隔离或无顶冠状窦之类的病变可能以这种方式表现出来。幸运的是,这些疾病可以在随后的 CT 图像上诊断出来,并且不会模仿 PAVM 的外观。
仔细注意病变的血管解剖结构将提高诊断的准确性。识别血管连接可以将 PAVM 与其相似疾病区分开来。所有 PAVM 都应具有供血动脉和引流静脉,及其间的血管病灶。引流静脉通常是两个血管中较大的一个。毛细血管扩张型 PAVM 主要是磨玻璃影。然而,这些病变通常与其他更经典的 PAVM 一起存在。
PAVM鉴别诊断
纤维性纵隔炎与静脉侧支循环
纤维性纵隔炎是一种以纵隔纤维化为特征的炎症性疾病。纤维性纵隔炎与流行地区的组织胞浆菌感染密切相关。纵隔纤维化可导致血管狭窄,尤其是静脉结构,这是一种不同于肺癌的特征行为。慢性血管阻塞可能导致肺静脉-静脉侧支(左-左分流)循环形成,与PAVMs相似(图12)。这些病变不需要栓塞治疗,尽管偶尔可以进行血管内支架置入以缓解静脉狭窄。静脉-静脉侧支的诊断依赖于供血动脉的缺失和中央肺静脉的阻塞。
![图片[13]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图12-1.png)
图 12.一名 39 岁女性的静脉侧支循环,8 年前有 PAVM 治疗史。(A)对比增强 CT 图像显示右上叶血管内的栓塞线圈(箭头)与扩大的相邻血管结构(箭头)。 (B-E)轴向CT 图像显示扩张的静脉结构(箭头),但没有供血动脉。右肺门软组织增厚伴钙化( D和E中的圆圈)) 累及静脉血管和支气管符合纤维化纵隔炎。右上肺静脉和中肺静脉的闭塞导致形成称为静脉侧支循环的扩张静脉结构[1]。
动脉侧支循环
肺栓塞的反应分为三个阶段:血管闭塞、肺梗死和侧支循环发展。来自扩大的支气管动脉的侧支循环通常发生在肺栓塞后。来自邻近肺动脉或体循环胸膜或膈血管的侧支化也可能发生在慢性血栓形成的血管区域或梗塞区域。这些非支气管源性侧支循环也可能发生在先前的创伤或手术区域并导致咯血。这种罕见的体循环或肺循环可能表现为类似于 PAVM 的扩张迂曲肺动脉。此外,这些动脉侧枝可能延伸到胸膜表面。与 PAVM 不同,不会有相关的病灶或引流静脉(图 13)。
![图片[14]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图13-2.png)
图 13.有肺栓塞病史的 48 岁男性的动脉-动脉侧支循环。CT 图像显示左上叶内描绘的蛇形血管结构(箭头)。注意没有引流静脉。这些发现与在先前肺栓塞的情况下形成的动脉-动脉侧支最为一致[1]。
肺动脉假性动脉瘤
虽然不常见,但肺动脉假性动脉瘤可能是先天性或后天性的,并且可能发生在结核病(Rasmussen 动脉瘤)、坏死性肺炎、脓毒性栓子、外伤、导管相关性损伤、恶性肿瘤和血管炎的情况下。随着骨髓移植的增加,肺假性动脉瘤越来越多地被认为是侵袭性真菌感染的结果,最常见的是曲霉菌。肺动脉假性动脉瘤表现为与肺动脉系统连续的局部扩张的圆形结构。虽然扩张的肺动脉分支可能被误认为是 PAVM,但没有引流静脉是这些疾病之间的一个显着特征(图 14)。结合相应的临床病史,不应将肺动脉假性动脉瘤误认为是 PAVM。
![图片[15]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图14-2.png)
图 14.一名 56 岁男性的肺动脉假性动脉瘤,既往有 Swan-Ganz 导管放置史。(A)未使用静脉造影剂获得的轴向 MDCT 图像显示右上叶内的圆形结构(箭头),最初被认为代表可能的动静脉畸形。(B)增强 CT 图像显示这确实是一个圆形血管结构(箭头)。注意没有引流静脉。(C)冠状 MIP 图像显示,这种结构与相邻的肺动脉(箭头)相关,并且与 Swan-Ganz 导管损伤肺动脉假性动脉瘤(箭头)最一致[1]。
肝肺综合征相关血管异常
肝肺综合征是肝脏疾病、呼吸室内空气时肺泡-动脉氧分压差升高和肺内血管扩张的三联征。病理学上,这些肺内血管代表扩张的毛细血管前血管、直接的动静脉交通和扩张的胸膜血管。这些动静脉分流被假设是由于血管扩张剂过度产生,特别是一氧化氮引起的。肝肺综合征最常导致远端血管扩张伴胸膜下毛细血管扩张(1 型). 不太常见的是,肝肺综合征可能表现为单个动静脉畸形(2 型)。在 1 型肝肺综合征中,MDCT 可能显示扩张至胸膜表面的胸膜下血管(图 15)。2型肝肺综合征MDCT表现为外周肺血管结节性扩张,符合微小动静脉畸形(图15 ))。与先天性 PAVM 不同,这些患者患有肝硬化。肝肺综合征中的动静脉连接往往比先天性 PAVM 更小,更不明显。
![图片[16]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图15-2.png)
图 15.一名 72 岁男性的肝肺综合征,伴有气短和 TTCE 阳性。(A,B)CT 图像显示扩张的胸膜下血管(A中的箭头)和扩张的结节状血管和螺旋状血管(箭头)似乎与胸膜相通。 (C)上腹部CT 图像显示肝脏表面结节(箭头)与肝硬化一致。 (四)CT 图像上仔细检查上心脏显示左心房右侧的早期混浊 (*) 与右向左分流一致,在右肺循环内更明显[1]。
Sheehan血管(新生血管)
Sheehan血管是在 Eisenmenger 综合征和某些形式的肺动脉高压的情况下形成的新血管的微结节蛇形区域。虽然确切原因尚不清楚,推测低灌注肺区域远端的阻塞肺小动脉可能会诱导这些小的体循环-肺侧支循环的形成。Sheehan 血管通常位于肺的外围,向胸膜表面延伸。这些血管附近通常可见小叶磨玻璃影,这些血管缺乏动脉瘤、引流静脉或供血动脉。沿胸膜表面可见特征性“珠状”(图 16)。Eisenmenger 综合征或肺动脉高压的存在应作为区分这些血管与 PAVM 的附加特征。组织学上,这些血管被认为代表肺泡空间和小肌肉动脉周围的外膜组织中的毛细血管扩张和充血。小叶毛玻璃样影可能与扩张的毛细血管网内侧支流动区域相对应。
![图片[17]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图16-1.png)
图 16.一名 55 岁肺动脉高压女性的 Sheehan 血管。 (A) CT 图像显示扩张的外周血管(箭头),沿胸膜表面呈珠状排列,并有轻微的磨玻璃影(箭头)。 (B)三维重建图像显示明显扩张的外周脉管系统 (箭头)。在肺动脉高压的情况下,这些发现与 Sheehan 血管一致[1]。
一侧单一肺静脉
单一肺静脉 是单根肺静脉,在将整个肺的肺静脉汇合后连接左心房。单一肺静脉更常见于右肺,表现为沿着肺门向左心房延伸的蛇形管状血管。它在 X 光片上的表现通常弯刀综合征相似。没有相关的血管分流,不需要治疗;因此,必须将此病与 PAVM 鉴别。与弯刀综合征不同,没有异常的肺静脉引流。MDCT 图像显示单个突出的静脉结构将大部分相关肺引流至左心房(图 17)。与 PAVM 不同,不存在相关的供血肺动脉。有时,可以看到供应受累肺部分的体循环动脉起源于腹腔干,这可能是扩张的膈下动脉。
![图片[18]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图17-1.png)
图 17.一名 9 岁男孩的迂曲肺静脉,右胸内有异常血管,疑似 PAVM。增强CT 图像显示右肺内引流至左心房的显着血管结构(箭头)。未见供血动脉或病灶。这些发现最符合 单一肺静脉 [1]。
肺静脉曲张
肺静脉曲张是肺静脉的局限性病理性动脉瘤扩张,可以是先天性的,也可以是后天的,可能会被误认为是PAVM(图 18)。先天性静脉曲张通常没有临床意义。获得性肺静脉曲张最常发生在引起肺静脉高压的二尖瓣疾病。部分肺静脉曲张可因炎症或感染而形成。获得性静脉曲张通常发生在右肺,可能发生破裂或形成血栓。缺乏动脉连接是与 PAVM 的主要区别特征。同时存在二尖瓣疾病或邻近实质瘢痕可进一步支持获得性肺静脉曲张的诊断。
![图片[19]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图18.png)
图 18.一名 54 岁男性的肺静脉曲张,胸片异常。(A)前后位胸片显示右肺下叶内有异常扩张的血管结构(箭头)。(B)增强CT 图像显示 X 线片上的异常发现对应于扩张的右下叶肺静脉曲张(箭头)[1]。
非血管性PAVM鉴别诊断
肉芽肿
肉芽肿病是一组具有肉芽肿病理特征的异质性疾病。肉芽肿是组织细胞(巨噬细胞)的致密聚集。肉芽肿中的组织细胞通常为上皮样细胞。这些组织细胞的聚集是诊断肉芽肿的最低病理要求,无论是否存在坏死、淋巴细胞、浆细胞或多核巨细胞。
肉芽肿是最常见的肺结节,通常与小肺动脉有关。虽然肉芽肿可能有供血动脉,但不应存在引流静脉(图 19)。必须了解所有 PAVM 都有供血动脉和引流静脉。多个微小相邻卫星结节的存在也强烈提示肉芽肿性疾病(图 20)。
![图片[20]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图19-1.png)
图 19.CT 图像显示簇状结节(B和C中的圆圈) ,在似乎分支的动脉末端出现高密度中心(A、B和 D中的箭头)。这些发现最提示肉芽肿。该患者没有 HHT 家族史,包括基因检测和脑部 MRI 在内的进一步检查结果均为阴性[1]。
![图片[21]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图20-1.png)
图 20.一名 38 岁女性的肉芽肿病,因疑似右上叶 PAVM 而转诊。(A,B)轴向静脉内对比增强 MDCT 图像显示一个非增强结节(箭头)与多个相邻的卫星结节(B中的圆圈)[1]。
结节
孤立性肺结节的影像学评估之前已有很好的描述,其诊断取决于影像学特征、稳定性和是否合并恶性肿瘤。肺结节最常见的原因包括肉芽肿(在上一节中讨论)、转移和错构瘤。结节的辅助特征,如结节数量、钙化和强化方式,可用于更好地表征肺结节。明显强化的结节可以模仿 PAVM。特别是富血供肿瘤,如神经内分泌肿瘤、肾细胞癌或恶性黑色素瘤转移,由于它们的明显强化,可以模仿 PAVM。偶尔,感染性或恶性结节可能被偶然发现并误认为是 PAVM。重要的是要记住,PAVM 应该有一条供血动脉和一条引流静脉,并且在没有干预治疗的情况下,其大小应该相对稳定。图 21)。此外,这些增强结节将与血管相邻,而不是在血管末端。
![图片[22]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图21.png)
图 21.一名 47 岁女性MDCT 检查中被误诊为多发性PAVM。(A-C)增强 MDCT 图像显示位于血管附近的多个高增强肺部病变(箭头)。未发现供血动脉或引流静脉。(D) CT 图像上仔细检查腹部显示右侧肾切除术的变化。该发现与肾细胞癌的转移一致[1]。
粘液囊肿、支气管囊肿和支气管闭锁
先天性(支气管闭锁)和获得性支气管扩张粘液阻塞可能与 PAVM 相混淆。通常,这些患者是无症状的,并且在影像学检查中偶然发现。在支气管闭锁中,肺叶、节段或亚段支气管局部中断,导致阻塞肺段出现粘液嵌塞和过度充气、肉芽肿或肿瘤(如类癌)引起支气管狭窄或阻塞、感染过程(如过敏性支气管肺曲霉病或囊性纤维化)中的支气管囊肿或粘液囊肿容易与 PAVM 区分开来,因为它们具有明显的相关胸部特征。CT增强有助于区分粘液囊肿和 PAVM(图 22)。
![图片[23]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图22.png)
图 22.一名 68 岁男性的粘液囊肿,CT 显示疑似 PAVM 的病变。(A,B)CT 图像显示右中叶内的分支管状结构(箭头)。(C) 仔细检查CT 图像显示扩张的、更近端的充气支气管(箭头)。(D)增强 CT 图像显示病变缺乏增强(箭头)。没有引流静脉或供血动脉。
![图片[24]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图23.png)
图 23.一名疑似 PAVM 的 34 岁女性。(A,B) CT 图像(肺窗)显示分支病变(箭头),周围有透亮的肺和空气潴留(圆圈)。(C) CT 图像显示该病灶(箭头)没有增强。分支结构可能对应于扩张的支气管,非强化病变代表支气管闭锁时的粘液。空气潴留在 PAVM 中是一种不常见的发现,需要考虑支气管闭锁。
毛玻璃结节
肺内的局灶性磨玻璃影需要鉴别毛细血管扩张性 PAVM。毛细血管扩张型 PAVM 在儿童和 HHT 患者中更常见。毛细血管扩张性 PAVM 表现为局灶性毛玻璃样混浊,偶尔可能在毛玻璃区域内包含小结节灶。这些毛玻璃样混浊区域可能有相关的供给和引流血管,并且经常与其他更典型的 PAVM 共存。上述区别特征可用于区分毛细血管扩张型 PAVM 与其他毛玻璃样混浊原因,包括恶性肿瘤、炎症或感染过程以及出血(图 25)。
![图片[25]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图24.png)
图 24.一名报告有 HHT 病史的 58 岁女性的磨玻璃结节。轴向 MDCT 图像显示肺内有多个磨玻璃结节(箭头)。这些病变最初被诊断为毛细血管 PAVM。注意没有引流静脉或供给动脉,无其他PAVM。进行了TTCE,结果为阴性。最终诊断考虑炎性结节。
肺不张
肺不张,特别是条带状、线性或圆形的肺不张,支气管血管束受压可类似于 PAVM。尤其是线性肺不张(图 26)。增强CT有助于鉴别。最重要的是,肺不张将缺乏供血动脉、动脉瘤和引流静脉。肺容积减少和移位有助于肺不张的诊断。
![图片[26]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图25.png)
图 25。一名有 HHT 病史的 61 岁患者的线性肺不张。CT 图像显示左下叶内扩张的管状结构(箭头)。请注意,在对比后图像上,病变不会像血管结构和/或病变中预期的那样增强。未发现动脉瘤、引流静脉或供血动脉。
治疗
肺 AVM 的治疗通常由介入放射科医师使用线圈栓塞进行。治疗肺 AVM 的决定取决于 AVM 病灶的大小和供血血管的直径(通常 > 2-2.5 mm 直径),但也可以根据症状考虑用于稍小的 AVM。治疗后,需要继续监测以排除再通或新 AVM 的形成;间隔因情况而异[3]
针对于其他部位的出血,目前较新的治疗方法是根据疾病机制使用相应的抗血管生成药物等多种靶向药物(具体见附件中第二版全球HHT指南)。
结论
PAVMs 经常出现在疑似 HHT 的患者中,常规CT可偶然发现。避免 PAVM 的假阳性诊断可防止不必要的血管造影检查。许多血管性和非血管性肺部病变可以类似PAVM 的外观。这些病变的准确诊断至关重要,因为许多这些病变不需要治疗或与 PAVM 不同的治疗。最重要的鉴别诊断是识别供血动脉和引流静脉。
[1] Raptis DA, Short R, Robb C, Marlow J, Naeem M, McWilliams S, White AJ, Chakinala M, Picus D, Bhalla S. CT Appearance of Pulmonary Arteriovenous Malformations and Mimics. Radiographics. 2022 Jan-Feb;42(1):56-68. doi: 10.1148/rg.210076. PMID: 34990315.
[2] Kolarich AR, Solomon AJ, Bailey C, Latif MA, Rowan NR, Galiatsatos P, Weiss CR. Imaging Manifestations and Interventional Treatments for Hereditary Hemorrhagic Telangiectasia. Radiographics. 2021 Nov-Dec;41(7):2157-2175. doi: 10.1148/rg.2021210100. PMID: 34723698.
[3] Hammill AM, Wusik K, Kasthuri RS. Hereditary hemorrhagic telangiectasia (HHT): a practical guide to management. Hematology Am Soc Hematol Educ Program. 2021 Dec 10;2021(1):469-477. doi: 10.1182/hematology.2021000281. PMID: 34889398; PMCID: PMC8791148.
[4]Saboo SS, Chamarthy M, Bhalla S, et al. Pulmonary arteriovenous malformations: diagnosis. Cardiovasc Diagn Ther 2018;8(3):325–337.
[5] Hetts SW, Shieh JT, Ohliger MA, Conrad MB. Hereditary Hemorrhagic Telangiectasia: The Convergence of Genotype, Phenotype, and Imaging in Modern Diagnosis and Management of a Multisystem Disease. Radiology. 2021 Jul;300(1):17-30. doi: 10.1148/radiol.2021203487. Epub 2021 May 11. PMID: 33973836.
(大部分专业词汇已确认,部分可能认识有限,翻译不准确,敬请指正)
(小程序底部附有原文链接,如需要可下载)
(欢迎关注微信公众号,每周呼吸小程序体验版可申请后使用,可扫描二维码获取)
![图片[27]-肺部动静脉畸形的CT表现及其鉴别诊断| 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/小程序分享.jpg)






暂无评论内容