尽管肺诺卡菌病的发生频率很低,鉴于诺卡菌感染的临床表现和实验室检查特异性低,因此通常延误诊断而并发严重后果,与传统方法相比,宏基因二代测序(mNGS)在诊断方面表现更好,尤其是对于罕见或新的病原体,表明其在患者早期诊断和管理中的应用价值。近年来随着mNGS的应用增多,诺卡菌病的的确诊逐渐增多。即使mNGS存在众多优点,但是我们仍然需要从临床出发,尤其是否合并免疫抑制或存在结构性肺病,结合患者临床表现,实验室检查,治疗反应,尤其是影像相关表现,尽管影像无明显特异性,但是也能给我们临床提供一些指导。因此,本文从影像角度出发,收集文献中相关诺卡菌肺炎的CT影像及表现,希望能对呼吸科医生带来点启发。
诺卡菌属是腐生需氧的革兰阳性杆菌,绝大多数弱抗酸染色阳性,在世界各地的土壤中广泛存在。1888年由Edmond Nocard首先发现,目前已鉴定出119个菌种,其中54种会引起人类感染。
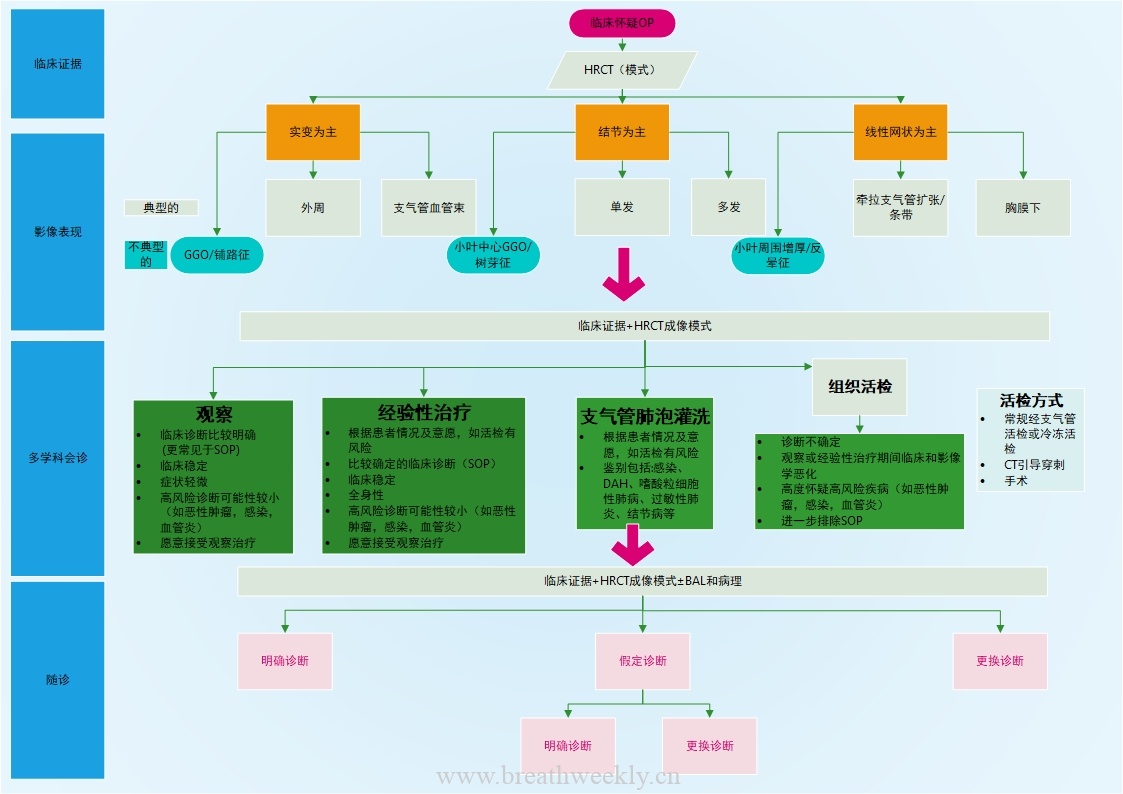
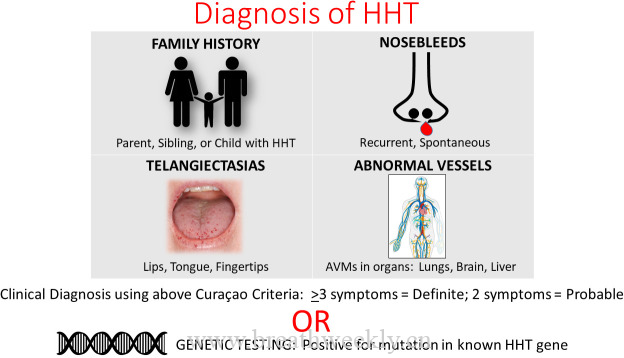
如何诊断诺卡菌病?
诺卡菌为条件致病菌,细胞免疫对最终控制和清除诺卡菌具有重要意义。多数肺或播散性诺卡菌病患者存在免疫功能缺陷,大多数为细胞免疫缺陷。与诺卡菌感染相关的免疫抑制包括HIV感染、癌症、化疗、糖皮质激素治疗、实体器官移植(尤其是肺移植)、同种异体造血干细胞移植患者、糖尿病、自身免疫性疾病、慢性肺部疾病、任何导致细胞免疫缺陷的疾病。
诺卡菌会在大多数感染部位(肺部、皮肤和中枢神经系统)产生化脓性坏死,并经常形成脓肿。肺是诺卡菌感染最常见的部位,半数以上肺诺卡菌病患者合并肺外播散,脑是最常见的播散部位,可高达44%。因此建议所有诺卡菌肺炎或播散性感染患者接受头颅影像学检查,以排除颅内感染。目前宏基因组学第二代测序技术有助于缩短病原学诊断时间[1]。
诺卡菌病的发病率因年龄而异,在老年患者中观察到的发病率最高。最新的一篇国内研究发现,根据我们的数据,诺卡菌病患者的平均年龄为 61.6 岁,最常见分离出的诺卡菌属为皮疽诺卡菌,盖尔森基兴诺卡菌,脓肿诺卡菌,诺卡菌属物种之间的抗菌药物敏感性分布差异很大,因此选择抗生素最好根据药物敏感试验进行,但一般来说,只有阿米卡星、利奈唑胺和 TMP-SMX 对大多数物种表现出良好的体外活性[2]。
临床表现:在一项对25名诺卡菌感染的研究中发现,临床表现以咳嗽、咯痰(25例)最多见,咯黄脓痰为主(18例);其次发热(23例),2例为低热,其余均为中高度发热(最高体温 > 38.5℃);其他还有气促(5例),胸痛(3例),咯血(6例)[3]。另外如果合并播散性诺卡菌病,则可出现相应临床表现,如播散到神经系统可出现头痛,皮肤可出现结节,溃疡,脓肿等表现。
实验室检查:常见白细胞升高,以中性粒细胞升高为主,CRP和PCT均可升高。
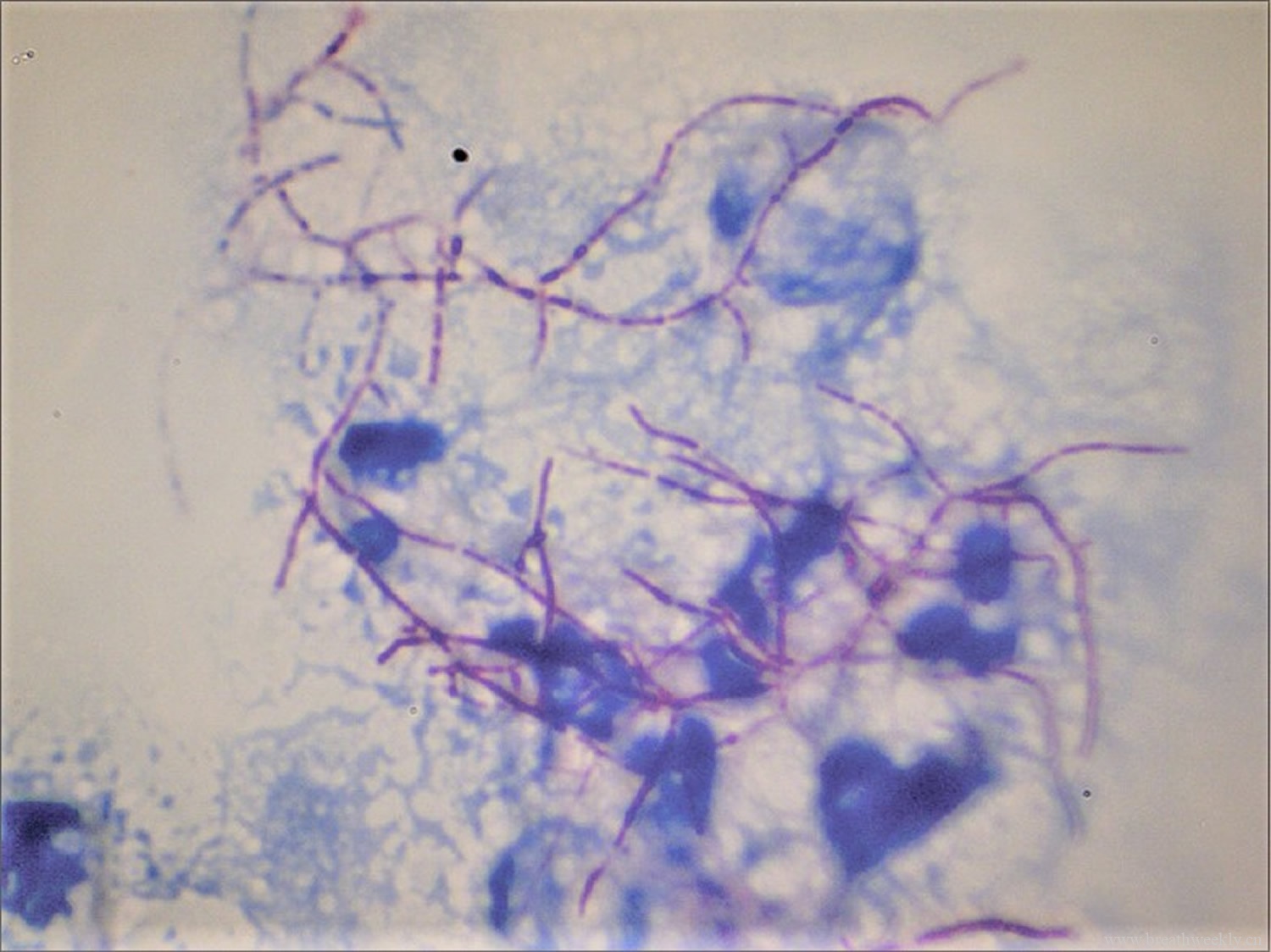
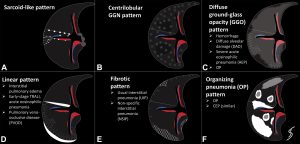
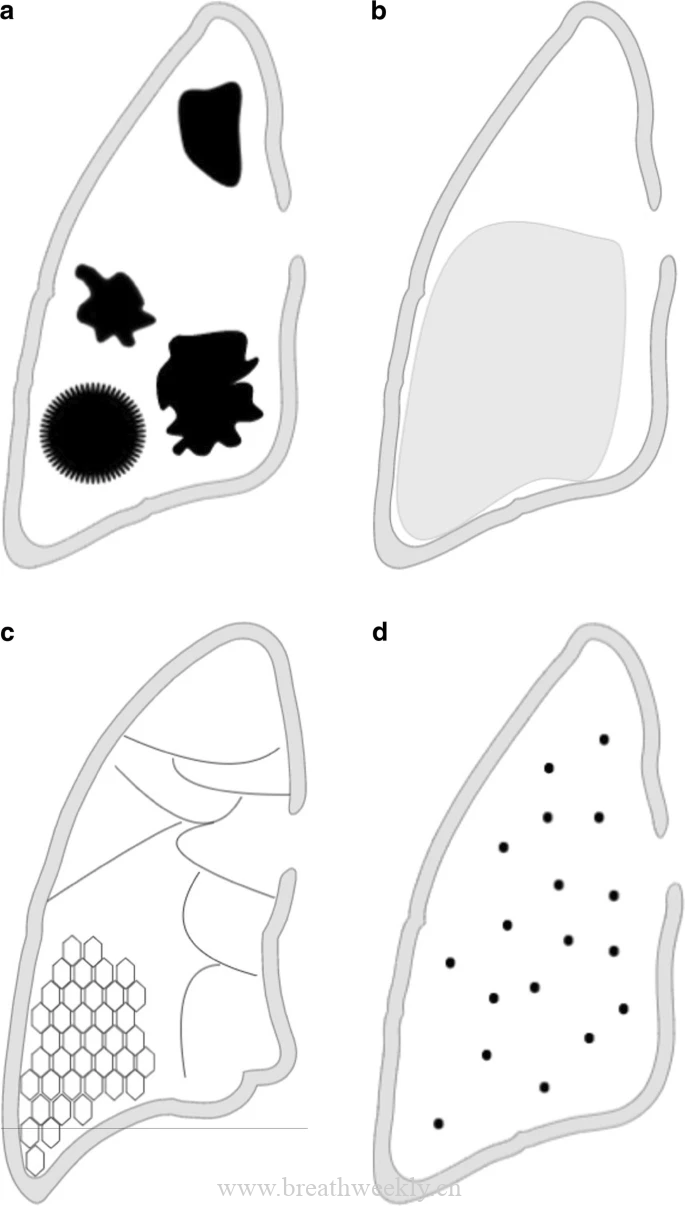
影像表现:诺卡菌的CT影像无特异性。常见的影像表现包括实变伴或不伴空洞,结节或肿块,胸腔积液。Oszoyoglu 及其同事报告说,肺移植后肺诺卡菌病最常见的 CT 异常是结节 (71%) 和空洞性病变 (43%),没有任何显着的带状或解剖分布[4]。佐藤等人分析18例肺诺卡菌病患者的 HRCT[5],最常见的发现是结节/肿块 (94.4%)、磨玻璃影 (77.8%)、小叶间隔增厚 (77.8%) 和空洞 (66.7%)。刘等人对9例肺诺卡菌感染CT表现分析发现,最常见的发现是结节/肿块 (94.4%)、磨玻璃影(77.8%)、小叶间隔增厚 (77.8%) 和空洞(66.7%)[6]。Zhong等人对不同免疫状态的病分析时发现,诺卡菌感染免疫正常者中支气管扩张比例比免疫缺陷这高[7]。多发结节或肿块伴有空洞,合并胸腔积液,需要警惕诺卡感染的可能性。
如何治疗诺卡菌病?
若患者病情较轻可口服甲氧苄啶/磺胺甲噁唑片(其中甲氧苄啶剂量为5~10 mg·kg-1·d-1)单药治疗,肾功能受损的患者需调整剂量。重症患者需应用2种静脉用药物(TMP-SMX+阿米卡星或亚胺培南),经3~6周静脉治疗后病情改善且无CNS感染,可改为口服治疗。疗程一般为3~6个月,其后如果病原菌未清除,疗程可延长至1年[8]。中枢神经系统诺卡菌病患者应考虑神经外科引流,尤其是脑脓肿较大或对抗菌药物治疗无反应或怀疑合并感染的患者。
在药物敏感测试结果之前,根据临床表现,建议的侵袭性诺卡菌病初始治疗和抗生素持续时间[9]
| 临床表现 | 初始抗生素治疗,抗生素治疗时间 |
| 皮肤 | 单药治疗,复方新诺明或利奈唑胺 抗生素疗程,3个月。初始治疗可以选择口服 |
| 肺部,轻型 | 单药治疗:复方新诺明或利奈唑胺 抗生素疗程,4-6个月。初始治疗可以选择口服 |
| 肺部,严重 | 多药方案:5种一线药物中2种。可能的组合包括: [亚胺培南或头孢噻肟或头孢曲松] + [阿米卡星或复方新诺明或利奈唑胺] 抗生素持续时间:4 至 6 个月。2-3周的静脉治疗。 |
| 中枢神经系统 | 多药方案:一线药物中2~3种。可能的组合包括: [亚胺培南或头孢噻肟或头孢曲松] + 阿米卡星 + 复方新诺明 [亚胺培南或头孢噻肟或头孢曲松] + [复方新诺明或利奈唑胺] 抗生素持续时间:12 个月。3-6周的静脉治疗。 |
初始治疗抗生素的主要特征[9]
| 特征 | 复方新诺明 | 利奈唑胺 | 头孢噻肟 | 头孢曲松 | 亚胺培南 | 阿米卡星 |
| 每日总量 | 10-20(15)mgTMP/kg/d | 1200mg/d | 6-12g/d | 2g/d | 2-3g/d | 20-30mg/kg/d |
| 用法 | PO/IV | PO/IV | IV | IV | IV | IV |
| 次数 | 3-4 | 2 | 3 | 1 | 3-4 | 1 |
| 口服生物利用度 | 80% | 100% | NA | NA | NA | NA |
| 药物浓度比率(CSF/血清) | 50 | 80 | 10-50 | 10 | 10 | 10 |
| 药物相互作用 | 与甲氨蝶呤禁忌。环孢素/他克莫司相关的肾毒性升高 | |||||
| 主要不良反应 | 骨髓抑制,血清肌酐升高 | 骨髓抑制,周围神经病变 | 癫痫发作 | 肾毒性,耳毒性 | ||
| 不良反应处理或预防 | 注意复方新诺明可能存在假肾毒性。 如果血细胞进行性 ↓ 则加用亚叶酸 - 改用另一种抗生素 | 根据血药浓度,适当调整,替换特地唑胺 更换另一种抗生素 | 可考虑使用美罗培南 | 在下次注射前获取无法检测的阿米卡星水平 更换抗生素 |
预后:一年全因死亡率为 29.4%,高 Charlson 合并症指数评分和播散性诺卡菌病是诺卡菌病患者 1 年死亡率的独立预测因素[10]。
下面是文献中诺卡菌病的影像特点
![图片[1]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图1-1.jpg)
![图片[2]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图2-1.jpg)
![图片[3]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图3-1.jpg)
![图片[4]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图4.gif)
![图片[5]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图5-1.jpg)
![图片[6]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图6-1.jpg)
![图片[7]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图7-1.jpg)
![图片[8]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图8-1.jpg)
![图片[9]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图9-1.jpg)
![图片[10]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图10-1.jpg)
![图片[11]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图11-1-1024x610.jpg)
![图片[12]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图12-1.jpg)
(欢迎订阅公众号,图片来自网络,学习交流为主,如有侵权请联系删除)
(水平有限,如有错误请指正)
![图片[13]-如何管理诺卡菌病? | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/扫码_搜索联合传播样式-标准色版.png)
参考文献:
[1]林志强,陈婷婷,吴娜梅.诺卡菌病10例[J].中国感染与化疗杂志,2021,21(06):675-679.DOI:10.16718/j.1009-7708.2021.06.007.
[2] Wang H, Zhu Y, Cui Q, Wu W, Li G, Chen D, Xiang L, Qu J, Shi D, Lu B. Epidemiology and Antimicrobial Resistance Profiles of the Nocardia Species in China, 2009 to 2021. Microbiol Spectr. 2022 Mar 2:e0156021. doi: 10.1128/spectrum.01560-21. Epub ahead of print. PMID: 35234511.
[3]毛雅云,陈磊,翁恒.肺诺卡菌病25例临床特征分析[J].中国感染与化疗杂志,2020,20(06):613-617.
[4] Oszoyoglu AA, Kirsch J, Mohammed TL. Pulmonary nocardiosis after lung transplantation: CT findings in 7 patients and review of the literature. J Thorac Imaging 2007;22:143-8. 10.1097/01.rti.0000213583.21849.5c.
[5] Sato H, Okada F, Mori T, et al. High-resolution Computed Tomography Findings in Patients with Pulmonary Nocardiosis. Acad Radiol 2016;23:290-6. 10.1016/j.acra.2015.11.008
[6] Liu B, Zhang Y, Gong J, Jiang S, Huang Y, Wang L, Xu J, Qiu C. CT findings of pulmonary nocardiosis: a report of 9 cases. J Thorac Dis. 2017 Nov;9(11):4785-4790. doi: 10.21037/jtd.2017.09.122. PMID: 29268550; PMCID: PMC5720996.
[7] Zhong C, Huang P, Zhan Y, Yao Y, Ye J, Zhou H. Clinical Features of Pulmonary Nocardiosis in Patients with Different Underlying Diseases: A Case Series Study. Infect Drug Resist. 2022 Mar 21;15:1167-1174. doi: 10.2147/IDR.S359596. PMID: 35340670; PMCID: PMC8956243.
[8] 牟向东,郭文佳,蔡存良,等. 支气管扩张症合并肺诺卡菌病临床病例分析. 中华结核和呼吸杂志,2022,45(03):276-281. DOI:10.3760/cma.j.cn112147-20211128-00844
[9] Lafont, Emmanuel et al. “Invasive Nocardiosis: Disease Presentation, Diagnosis and Treatment - Old Questions, New Answers?.” Infection and drug resistance vol. 13 4601-4613. 22 Dec. 2020, doi:10.2147/IDR.S249761
[10] Takamatsu, Akane et al. “Nocardiosis in Japan: a Multicentric Retrospective Cohort Study.” Antimicrobial agents and chemotherapy vol. 66,2 (2022): e0189021. doi:10.1128/AAC.01890-21








暂无评论内容