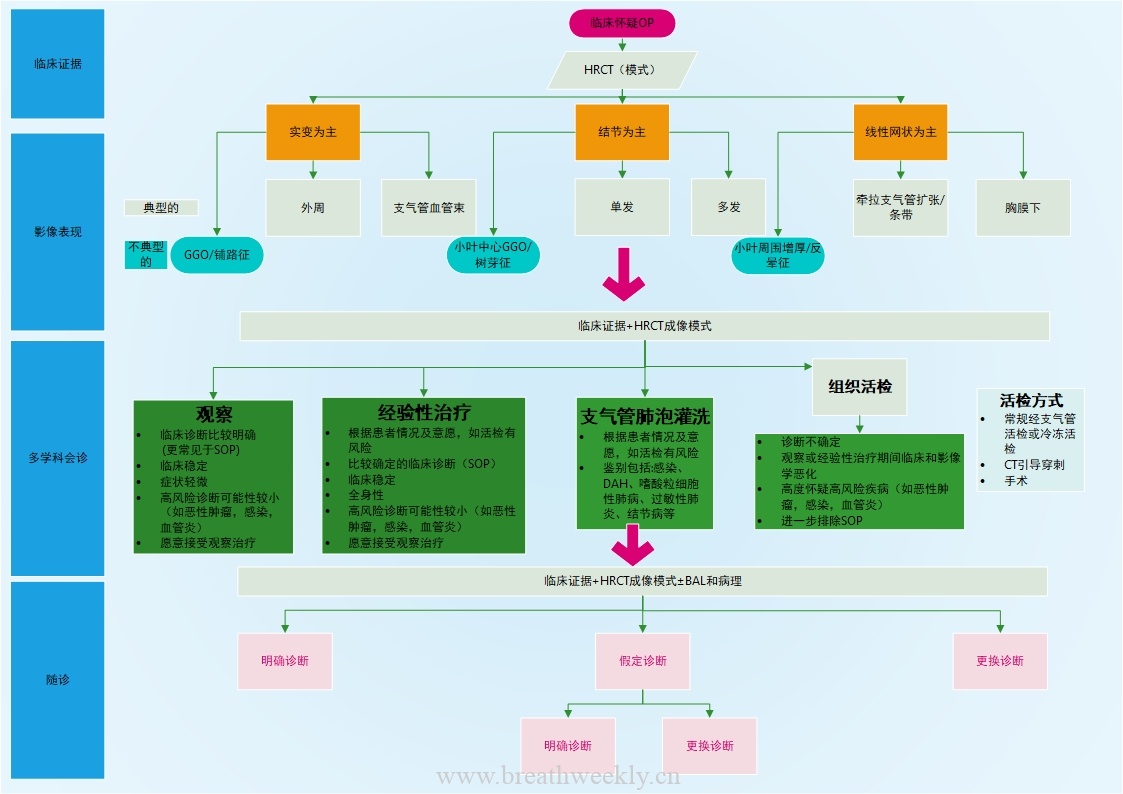
(Zeng Y, Zhai XL, Wáng YXJ, Gao WW, Hu CM,Lin FS, Chai WS, Wang JY, Shi YL, Zhou XH, Yu HS, Lu XW. Illustration of anumber of atypical computed tomography manifestations of active pulmonarytuberculosis. Quant Imaging Med Surg. 2021 Apr;11(4):1651-1667.doi:10.21037/qims-20-1323.PMID: 33816198; PMCID: PMC7930668.公众号回复“活动性肺结核”获取原文)
这篇文章阐述了肺结核 (PTB) 的一些非典型(CT) 表现,包括(1)微结节簇集 (CMN) 征;(2) 反晕征 (RHS);(3)结核性肺气囊(4)血行播散性 PTB表现为弥漫性磨玻璃影(5) 血行播散性肺结核伴随机分布的非粟粒性结节(6)肺气肿或间质性肺炎蜂窝样改变背景下出现PTB改变;(7) PTB表现为机化性肺炎。
1、微结节簇集征
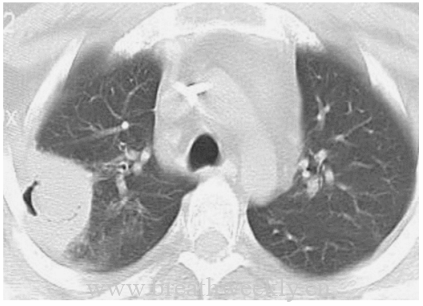
微结节簇集征是多个离散的致密微结节 (1-3mm) 聚集的标志,这些微结节间隔几毫米或更小,主要分布在节段支气管水平远端的小气道周围。小气道通常保持管腔通畅,并且通常扩张且壁增厚。微结节簇集征包括细支气管周围基质中的微结节,无分支线连接(图1B),该区域气道通常通畅(但可能有增厚和扩张),通常没有干酪样坏死阻塞的气道斑片影。当微结节聚结时,小气道可能会被聚结物遮挡。当微结节合并形成大结节或实变时,周围的小结节固结时仍然存在,从而类似于银河系,这一发现被命名为星系征。
![图片[1]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图1.jpg)
在薄层CT上肺结核支气管播散最常见的发现是小叶中心结节和分枝线状结构,呈现树芽征这一发现在外观上与结核性微结节簇集不同,尽管这两种发现可能同时存在。
肺结核的微结节簇集征多发生于上、中肺野,结节成簇排列,呈片状排列,可呈节段或非节段分布,可单发或多发。高分辨率CT提示微结节簇集征是一组征象的组合,包括微结节簇状分布,有无磨玻璃影,树芽征是微结节簇集周围的重要伴随表现。在微结节簇集分布的区域,可以观察到由小叶间质增厚形成的细小网格影。部分微结节簇集病灶边缘可见小叶间隔增厚,包围或阻断微结节扩散,有明显边界。这被称为“边缘征”(图 2)。随着病变进展,这种“边缘征”消失,病变中心区可合并实变,继而出现干酪样坏死和空洞形成。图 3)。对于多个微结节簇集,病变的形态特征可以大致相同(图 4).
![图片[2]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图2.jpg)
![图片[3]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图3.jpg)
![图片[4]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图4.jpg)
以微结节簇集为主的患者抗酸杆菌涂片阳性率显着降低。然而,PCR 检测和培养的阳性率可能与其他肺结核病例没有差异。与典型的肺结核从小结节演变为分支状斑片影、小叶实变和空洞不同,微结节簇集更可能是一种局限的且进展缓慢的肺实质结核病。伴有微结节簇集的肺结核通常发生在年轻人身上,早期通常没有典型的结核性消瘦或呼吸道症状。这种类型的疾病在抗结核治疗后通常具有良好的结果。
微结节簇集和星系征在结节病中很常见。伴有微结节簇集的肺结核应主要与结节病相鉴别。诊断鉴别点包括:(1)结节病较结核病更易出现纵隔和肺门淋巴结肿大;(2)结核性微结节簇集更易合并,更易发生干酪样改变;(3)肺结核微结节簇集可伴有树芽征,而结节病周围的微结节簇集缺乏肺结核小叶中心结节的特征。
2、反晕征
反晕征表现为中心磨玻璃影(GGO)周围环绕有连续或不连续的实变环 (图 5)。它也被描述为“环礁征”,因为它类似于珊瑚环礁。最初被认为是隐源性机化性肺炎 (COP)的特异性表现,但反晕征可鉴于许多传染病和非传染病中,例如由真菌引起的肺炎、肺结核、结节病、肺梗塞、肺癌和ANCA相关性血管炎。其中,最常见的病原体是毛霉菌病、曲霉菌和肺结核。尽管如此,反晕征在肺结核中仍然是一种罕见征象。具有反晕征的肺结核患者往往相对年轻;此外,这些患者通常不会出现典型的临床症状或结核病并发症。
![图片[5]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图5.jpg)
在肺结核反晕征中,“环礁岛”的壁面由结节堆积组成,并融合成边界粗的环状实变,而整体边界清晰。反晕征可单发,也可多发,主要分布于肺上、中区,呈非节段性分布。图(6)。与 CMN 相似,多个肺部 RHS 病变可能具有相似的外观。图(6)。反晕征中环的结节状外观,见于活动性结核性反晕征患者,也见于其他肉芽肿感染过程,包括血吸虫病和隐球菌病,已被组织学证明与肉芽肿相关。这有助于区分活动性肉芽肿病与OP(图COP反晕征)。
![图片[6]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图6.jpg)
在疾病进展过程中,反晕征可能发生融合坏死,形成肺实变或空洞,导致反晕征消失。图 (6)。抗结核治疗后,反晕征内的微结节和GGO首先被吸收,岛壁变薄,最后被吸收(图7)。
![图片[7]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图7.jpg)
微结节簇集和反晕征密切相关。在某些微结节簇集征存在情况下,外围可能有一个实变区,为反晕征样表现,表明微结节簇集可以诱导反晕征的形成。还观察到 CMN 与 RHS 共存的情况(图 8)。某些微结节簇集表现可能会转变为反晕征表现。
![图片[8]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图8.jpg)
结核性反晕征需要与表现出与反晕征相似症状的各种疾病区分开来。结核性反晕征在壁上和壁内有结节,可以排除非肉芽肿性反晕征。在其他肉芽肿性反晕征中,结节病反晕征也可能表现出结节特征,但常伴有双侧对称性肺门和纵隔淋巴结肿大。其他肉芽肿性疾病,如真菌和 ANCA 相关性血管炎,通过其典型的临床特征不难识别。需要注意的是,一些与肺结核相关的反晕征也可以表现为非结节性反晕征。伴随 RHS 的树芽征的存在提示肺结核的诊断。
3、肺结核的囊性表现
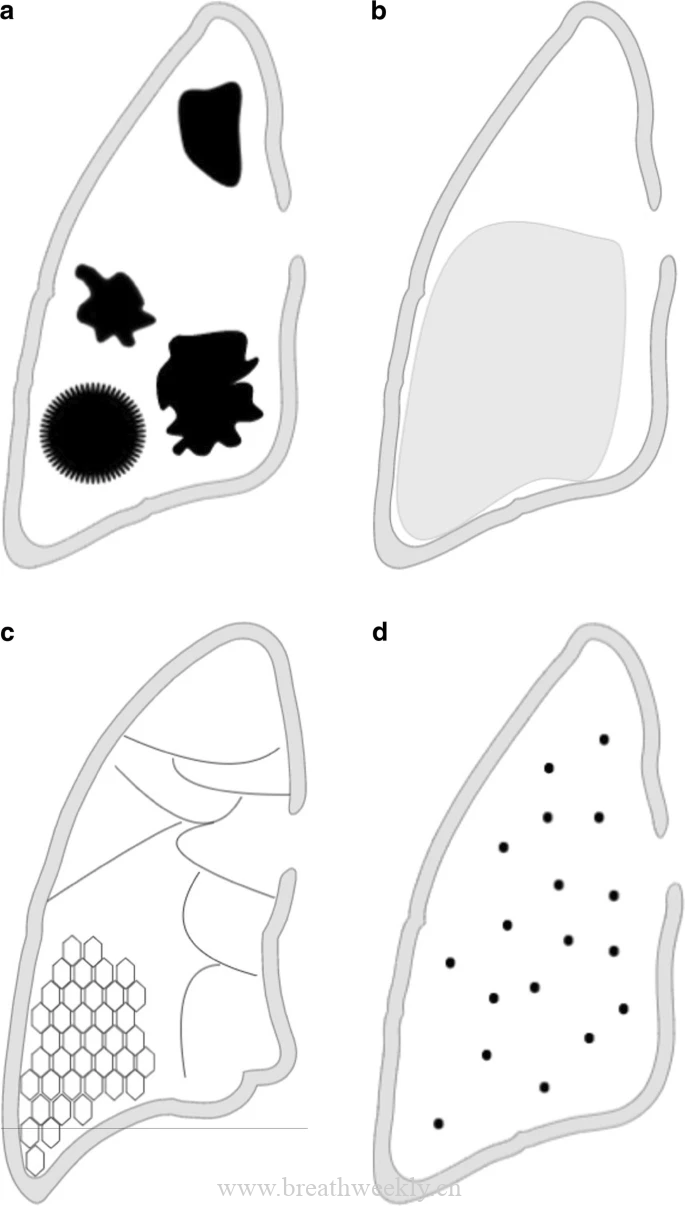
囊是肺部的薄壁空腔。它们通常是由急性感染引起的继发性变化。吸入有机化合物和外伤也可能导致囊性改变。囊性病最常见的传染性病原体是金黄色葡萄球菌和耶氏肺孢子菌肺炎 (PJP)。据报道,其他传染性病原体如肺炎链球菌、大肠杆菌和奇异芽孢杆菌也可引起肺囊性改变。由肺结核引起的囊性改变比较少见。Ko等人推测了肺结核囊性病变的多种发病机制。实变区坏死肺实质引流,加上受累细支气管管腔内水肿狭窄引起的细支气管阻塞,可能导致囊肿形成。囊性病变可能代表扩张的细支气管区域,比如朗格汉斯细胞组织细胞增多症中的囊性病变。
末梢细支气管和呼吸支气管的肉芽肿和干酪样坏死,导致管腔狭窄,导致包括囊肿形成在内的瓣膜机制。其他可能性包括弥漫性肺泡损伤(DAD)引起的肺泡间质损伤和药物(异烟肼)引起的肺气囊。
![图片[9]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图9.jpg)
CT 征象通常可诊断结核性肺气囊,可能累及单个或多个肺叶,或可能弥漫性分布。图(9)。结核性囊性病变与小叶中心病变和空洞结节的周围区域有关。在此过程中,病变会增大并有合并的趋势(图 10),甚至破裂。
![图片[10]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图10.jpg)
抗结核治疗后,肺囊肿是可逆的(图 11)。但是,如果间质严重破裂或坏死,治疗后残留气囊可能会减少,但囊性变化可能会持续存在。
![图片[11]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图11.jpg)
4、血行播散性 PTB,主要表现为弥漫性GGO
根据有无粟粒结节,弥漫性GGO的血行播散性性肺结核影像学表现可分为以弥漫性GGO表现为主和弥漫性GGO伴粟粒结节表现。肺结核的弥漫性GGO为主表现主要发生在伴有弥漫性肺泡损伤的血行播散性结核病例中,这是急性呼吸窘迫综合征(ARDS) 的高危因素。弥漫性GGO模式多是由于免疫功能受损,肉芽肿不形成或形成不良(图 12,13)。以弥漫性 GGO 表现为主的血源性结核病往往进展迅速,最初可能被误诊。在具有此类表现的继发性肺结核中,GGO 常伴有肺实变、空洞、结节等体征。
![图片[12]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图12.jpg)
![图片[13]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图13.jpg)
对于弥漫性GGO伴粟粒结节的表现,粟粒结节的存在提示血行播散性肺结核。然而,通常很难在 GGO 背景中识别粟粒结节,尤其是在密集的弥漫性 GGO 背景中。在以 GGO 为主的播散性 PTB 中,这些 GGO 呈双侧不对称分布,下肺可能受影响更大。
由于缺乏典型体征,这类肺结核常被误诊为病毒性肺炎、PJP、间质性肺炎,延误诊断和治疗。应进行结核分枝杆菌病原学检查以获得明确诊断。
5、血行播散性肺结核伴随机分布的非粟粒性结节
可发生以多发结节为主要特征的血源性结核病,但在临床实践中很少见。血行播散性肺结核多表现为双肺弥漫分布的粟粒性结节,具有大小相近、密度相近的分布特点。也可发生干酪样坏死。这类肺结核的影像学显示双肺多发结节和实变。由于一些大结节的直径超过了次级肺小叶的结构,判断这些结节的分布特征存在一定的困难。可根据胸膜下分布及沿血管分支的分布模式初步判断血源性播散,但不存在节段分布(即图 14)。注意,在实践中,这种类型的肺结核发现常常被误诊为恶性肿瘤肺转移。
![图片[14]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图14.jpg)
血行播散性肺结核可伴有胸腔积液,可见多器官受累。PET/CT 检查在评估血液传播扩散方面具有重要价值。通过发现多个组织和器官中结核病灶的18F-FDG高摄取,结合肺部随机分布的多个结节(无节段分布模式),有助于提示血源性播散。图(15)。
![图片[15]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图15.jpg)
这种类型的肺结核通常代表结核病演变过程的亚急性或慢性阶段。鉴别诊断主要包括肿瘤转移、脓毒性肺栓塞、肉芽肿性多血管炎。转移性多发结节没有其他相关的肺结核体征。恶性肿瘤的肺转移瘤边界较清晰,无纤维条索和毛刺结节。另一方面,随着时间的推移,结核结节可能会发生干酪样坏死和纤维包裹。注射造影剂后,部分结核结节可见造影剂环状增强。脓毒性肺栓塞起病迅速,常有明显的感染症状,外周血白细胞和降钙素原明显升高,有助于鉴别。
6、肺结核改变发生在肺气肿或蜂窝状改变的背景下
肺气肿区的结核病灶和间质性肺炎的蜂窝样改变区常具有独特的影像学特征。肺气肿或间质性肺炎蜂窝样改变背景下出现的肺结核改变可与肺结核的肺空洞相混淆。前者是在肺气肿的结构破坏或间质性肺炎引起的蜂窝样改变的基础上发生的。后者是直接由肺结核引起的。在病理进展过程中,结核性实变可沿肺气肿间质扩散,失去节段性分布的特点。肺气肿区发生肺结核可表现为非节段性实变和 GGO,类似于肺炎。由于肺气肿区造成的空腔,在肺实变区和GGO区可以观察到肺气肿的囊壁,容易被误认为是干酪性肺炎的“虫洞样”腔。肺气肿背景下发生 PTB 的病例如下图所示图 16.
![图片[16]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图16.jpg)
图 17显示一例肺结核实变累及胸膜下肺气肿区域,在背侧呈层状“蜂窝状”或“多囊”实变。肺结核的分布特点主要与肺气肿区肺泡扩张、肺泡孔扩大、肺泡间隔破裂有关。结核分枝杆菌更容易扩散到整个肺气肿区域。肺气肿区肺结核病灶无中央小叶结节或树芽征,这是误诊的潜在原因(例如,误诊为其他传染病)。这与肺气肿的小叶中央结构破坏,缺乏形成树芽征的解剖学基础有关。
![图片[17]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图17.jpg)
在慢性间质性肺病患者中,由于使用类固醇和/或免疫抑制剂以及肺组织和肺气肿的蜂窝状结构破坏,患者对结核分枝杆菌的易感性增加,因为对受损肺或肺的清除作用降低。杆菌更容易附着在被破坏的肺泡表面。由于间质纤维化和蜂窝肺主要发生在下叶,肺下叶的结核病分布也增加。间质性肺炎的结核性改变往往以肺实变为主(图 18)。在这些患者中很少发现原发性结核病的典型特征,例如小叶中心结节或树芽状病变。肺结核的非典型表现在特发性肺纤维化 (IPF) 患者中很常见,可能类似于肺癌或细菌性肺炎。
![图片[18]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图18.jpg)
7、肺结核表现为OP
OP是一种肺部炎症过程,其特征是存在充满远端细支气管、呼吸性细支气管、细支气管导管和肺泡的肉芽组织。继发性OP是指有明确原因的OP。常见的致病因素包括感染(如细菌、病毒、支原体)、结缔组织病、药物(如胺碘酮、博来霉素)、放疗、器官移植。据报道,在极少数情况下,结核分枝杆菌是OP的致病因素。
结核性OP发展的机制尚不完全清楚。结核性OP的影像学表现并不特异。结核性OP常表现为局灶性肺实变和GGO,而没有典型的树芽、干酪样坏死和空洞等结核病征象(图 19,20)。根据有限的文献和作者自己的经验,结核性OP更可能有痰生物学阴性。活检组织的 PCR 扩增等分子病理学技术可用于提高病原体检出率。如果早期发现结核分枝杆菌感染并早期给予抗结核干预,OP过程是可逆的。图(20).
![图片[19]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图19.jpg)
![图片[20]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/图20.jpg)
总之,PTB 可能表现出许多非典型的CT 成像变化。虽然 PTB 的总体发病率正在下降,但肺结核非典型表现的发病率正在增加。这增加了误诊为 PTB 的可能性。深入了解活动性肺结核的这些非典型影像学改变,有助于临床的诊断和鉴别诊断。
以上是原文内容。结合原文,小编自己检索了部分需要鉴别的征象。
1、结节病星系征表现
![图片[21]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/结节病星系征1.gif)
![图片[22]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/结节病星系征2.gif)
![图片[23]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/结节病星系征3.gif)
2、需要与结核反晕征鉴别的其他疾病
COP相关反晕征
![图片[24]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/COP反晕征.gif)
![图片[25]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/COP反晕征2.gif)
真菌感染相关反晕征
![图片[26]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/IPA反晕征.jpg)
![图片[27]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/IPA反晕征2.jpg)
副球孢子菌病相关反晕
![图片[28]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/副球孢子菌病反晕.jpg)
肺栓塞相关反晕征(溶冰征)
![图片[29]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/肺栓塞反晕征.jpg)
射频消融相关反晕征
![图片[30]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/射频消融.jpg)
类脂性肺炎相关反晕征
![图片[31]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/类脂性肺炎反晕征.jpg)
反晕征,临床诊断流程
![图片[32]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/反晕征诊断流程.jpg)
最后来一张星系图像
![图片[33]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/星系征.gif)
![图片[34]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/星系征2.jpg)
(本文内容来自Zeng Y, Zhai XL, Wáng YXJ, Gao WW, Hu CM,Lin FS, Chai WS, Wang JY, Shi YL, Zhou XH, Yu HS, Lu XW. Illustration of anumber of atypical computed tomography manifestations of active pulmonarytuberculosis. Quant Imaging Med Surg. 2021 Apr;11(4):1651-1667.doi:10.21037/qims-20-1323.PMID: 33816198; PMCID: PMC7930668.,如果喜欢请阅读原文.)
(本文翻译主要用来学习交流,无商业目的,如有侵权,请联系删除。)
(机翻+人工校正,如果喜欢欢迎转载)
(公众号回复“活动性肺结核”获取原文)
[download id="2311"]
![图片[35]-肺结核的一些非典型CT影像表现 | 每周呼吸-每周呼吸](https://www.breathweekly.cn/wp-content/uploads/2022/04/扫码_搜索联合传播样式-标准色版.png)






暂无评论内容